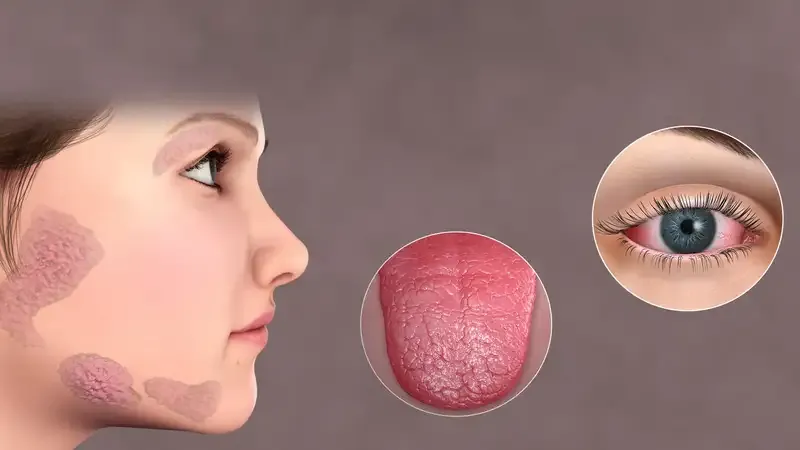
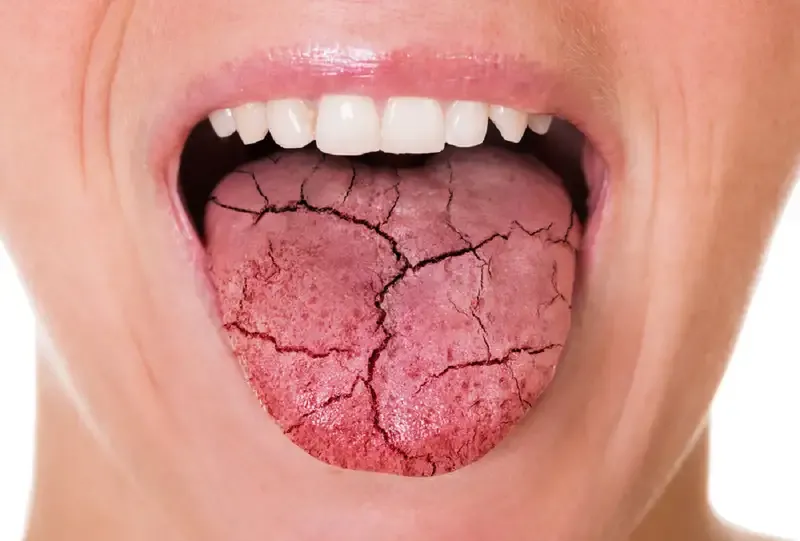
Hội chứng Sjogren là một rối loạn tự miễn phổ biến, ảnh hưởng đến hàng triệu người trên toàn thế giới. Đây là tình trạng mà hệ thống miễn dịch tấn công nhầm vào các tuyến tiết chất nhờn, gây ra khô miệng, khô mắt và nhiều triệu chứng khác.
Hội chứng Sjogren là gì?
Hội chứng Sjogren, còn được gọi là bệnh tự miễn Sjogren, là một rối loạn tự miễn dịch phức tạp, trong đó hệ thống miễn dịch của cơ thể tấn công nhầm vào các tuyến ngoại tiết. Cụ thể, hội chứng này chủ yếu ảnh hưởng đến các tuyến nước bọt và tuyến lệ, gây ra tình trạng suy giảm hoặc ngừng hoạt động của các tuyến này.
Kết quả là, người mắc bệnh thường xuyên gặp phải các triệu chứng như khô mắt, khô miệng và khô các niêm mạc khác trên cơ thể. Ngoài ra, hội chứng Sjogren không chỉ dừng lại ở những triệu chứng về khô niêm mạc mà còn thường đi kèm với các rối loạn tự miễn khác như viêm khớp dạng thấp, lupus ban đỏ hệ thống và nhiều bệnh lý khác.
Những bệnh lý này có thể làm tăng thêm mức độ nghiêm trọng của hội chứng, gây ra nhiều thách thức trong việc chẩn đoán và điều trị. Đáng chú ý, hội chứng Sjogren thường gặp ở phụ nữ, đặc biệt là trong độ tuổi từ 40 đến 60.
Điều này có thể là do sự ảnh hưởng của hormone hoặc các yếu tố sinh học khác đặc trưng cho giới nữ. Dù không phải là bệnh lây nhiễm, hội chứng Sjogren lại có thể làm giảm chất lượng cuộc sống của người bệnh do các triệu chứng mãn tính và các biến chứng có thể xảy ra.
Những người mắc hội chứng Sjogren cũng có nguy cơ phát triển các bệnh lý phối hợp khác, bao gồm viêm khớp dạng thấp, xơ cứng bì, viêm đa cơ, xơ gan ứ mật tiên phát, viêm tuyến giáp Hashimoto, và xơ phổi kẽ.
Việc nhận biết và quản lý hội chứng Sjogren kịp thời là rất quan trọng, không chỉ để giảm nhẹ các triệu chứng mà còn để ngăn ngừa các biến chứng nghiêm trọng.
Nguyên nhân gây ra hội chứng Sjogren
Nghiên cứu đã chỉ ra rằng, hội chứng Sjogren có thể có một phần liên quan đến yếu tố di truyền. Người có tiền sử gia đình mắc các bệnh tự miễn, chẳng hạn như lupus hoặc viêm khớp dạng thấp, có nguy cơ cao hơn mắc hội chứng này.
Các gen liên quan đến chức năng miễn dịch, nếu bị biến đổi, có thể góp phần vào sự phát triển của bệnh. Hội chứng Sjogren xuất hiện phổ biến hơn ở phụ nữ, đặc biệt là trong giai đoạn tiền mãn kinh, cho thấy rằng hormone giới tính có thể đóng vai trò quan trọng trong sự phát triển của bệnh.
Một số nghiên cứu gợi ý rằng sự suy giảm hormone estrogen có thể ảnh hưởng đến hoạt động của hệ miễn dịch, làm tăng nguy cơ mắc bệnh. Một số virus có thể kích hoạt hệ miễn dịch tấn công các tế bào và mô lành, dẫn đến sự phát triển của các bệnh tự miễn.
Các nghiên cứu đã liên kết hội chứng Sjogren với một số loại virus như Epstein-Barr, cytomegalovirus, và viêm gan C. Tuy nhiên, mối quan hệ này vẫn chưa được hiểu rõ hoàn toàn, và cần thêm nghiên cứu để xác định vai trò chính xác của nhiễm trùng virus trong việc gây ra hội chứng này.
Các yếu tố môi trường như căng thẳng, tiếp xúc với hóa chất độc hại, hoặc thay đổi thời tiết đột ngột có thể kích hoạt hoặc làm nặng thêm các triệu chứng của hội chứng Sjogren. Dù các yếu tố này không phải là nguyên nhân chính gây bệnh, nhưng chúng có thể đóng vai trò như yếu tố khởi phát cho những người đã có sẵn nguy cơ.
Ở một số người, hệ miễn dịch có thể trở nên rối loạn và mất khả năng phân biệt giữa tế bào lành và tế bào lạ. Điều này có thể dẫn đến việc tấn công nhầm vào các tế bào của tuyến ngoại tiết, gây ra hội chứng Sjogren. Đây là cơ chế cốt lõi của bệnh tự miễn, nhưng lý do tại sao hệ miễn dịch trở nên rối loạn như vậy vẫn chưa được xác định rõ.
Những đối tượng có nguy cơ mắc hội chứng Sjogren
Phụ nữ chiếm tỷ lệ lớn trong số những người mắc hội chứng Sjogren, đặc biệt là trong độ tuổi từ 40 đến 60. Nguyên nhân chính xác của sự khác biệt giới tính này chưa được xác định rõ ràng, nhưng có thể liên quan đến sự thay đổi hormone, đặc biệt là sự suy giảm estrogen trong giai đoạn tiền mãn kinh.
Estrogen có vai trò quan trọng trong việc điều hòa hệ miễn dịch, và sự thay đổi về mức độ hormone này có thể góp phần làm tăng nguy cơ mắc bệnh. Nếu trong gia đình có người thân mắc các bệnh tự miễn như lupus, viêm khớp dạng thấp, hoặc chính hội chứng Sjogren, nguy cơ mắc bệnh của các thành viên khác trong gia đình cũng tăng lên.
Yếu tố di truyền có thể đóng vai trò quan trọng trong việc phát triển hội chứng Sjogren, và các gen liên quan đến hệ miễn dịch có thể di truyền qua các thế hệ. Những người đã được chẩn đoán mắc các bệnh tự miễn khác như lupus ban đỏ hệ thống, viêm khớp dạng thấp, hoặc xơ cứng bì có nguy cơ cao hơn phát triển hội chứng Sjogren.
Các bệnh tự miễn thường có xu hướng xảy ra đồng thời hoặc liên tiếp, và hệ miễn dịch bị rối loạn có thể tấn công nhiều cơ quan và hệ thống khác nhau trong cơ thể. Tiếp xúc với các yếu tố môi trường như hóa chất độc hại, virus, hoặc căng thẳng kéo dài có thể làm tăng nguy cơ phát triển hội chứng Sjogren.
Mặc dù không phải là nguyên nhân trực tiếp, nhưng các yếu tố môi trường có thể kích hoạt hoặc làm trầm trọng thêm các triệu chứng của bệnh ở những người đã có nguy cơ. Một số nghiên cứu đã chỉ ra rằng nhiễm một số loại virus, chẳng hạn như Epstein-Barr hoặc cytomegalovirus, có thể liên quan đến việc kích hoạt hội chứng Sjogren.
Virus có thể gây ra phản ứng miễn dịch mạnh mẽ, và trong một số trường hợp, hệ miễn dịch có thể không "tắt" hoàn toàn sau khi nhiễm trùng, dẫn đến việc tấn công nhầm vào các mô của cơ thể.
Mặc dù hội chứng Sjogren có thể xuất hiện ở mọi lứa tuổi, nhưng người cao tuổi có nguy cơ cao hơn. Sự suy yếu tự nhiên của hệ miễn dịch theo tuổi tác có thể góp phần làm tăng nguy cơ phát triển các bệnh tự miễn, bao gồm hội chứng Sjogren.
Chẩn đoán hội chứng Sjogren
Hội chứng Sjogren là một bệnh tự miễn phức tạp, đòi hỏi quá trình chẩn đoán kỹ lưỡng để phân biệt với các bệnh lý tự miễn khác và đưa ra phương pháp điều trị phù hợp.
Do các triệu chứng của hội chứng Sjogren có thể giống với nhiều bệnh lý khác, việc chẩn đoán không chỉ dựa trên một xét nghiệm đơn lẻ mà thường yêu cầu sự kết hợp của nhiều phương pháp khác nhau.

Quá trình chẩn đoán bắt đầu với việc đánh giá chi tiết các triệu chứng mà bệnh nhân gặp phải. Bác sĩ sẽ thu thập thông tin về các biểu hiện đặc trưng của hội chứng Sjogren, như tình trạng khô mắt, khô miệng và khô niêm mạc.
Tuy nhiên, do hội chứng Sjogren có thể đi kèm với các triệu chứng của các bệnh tự miễn khác như viêm khớp dạng thấp, lupus ban đỏ hệ thống, hoặc xơ cứng bì, bác sĩ cũng sẽ kiểm tra các dấu hiệu liên quan như đau khớp, sưng khớp, mệt mỏi, và các vấn đề về da.
Bên cạnh đó, một lịch sử y tế chi tiết của bệnh nhân và gia đình cũng được ghi nhận. Điều này giúp bác sĩ xác định liệu có sự liên quan giữa hội chứng Sjogren và các bệnh lý tự miễn khác trong gia đình, từ đó đánh giá nguy cơ mắc bệnh.
Để chẩn đoán tình trạng khô mắt, bác sĩ có thể thực hiện thử nghiệm Schirmer. Đây là một phương pháp đơn giản, trong đó một mảnh giấy lọc được đặt dưới mí mắt dưới để đo lường lượng nước mắt sản xuất trong một khoảng thời gian nhất định. Nếu lượng nước mắt thấp, điều này cho thấy chức năng của tuyến lệ đã bị ảnh hưởng.
Đối với tình trạng khô miệng, bác sĩ có thể tiến hành kiểm tra tuyến nước bọt và yêu cầu bệnh nhân thực hiện xét nghiệm sialometry. Xét nghiệm này đo lường lượng nước bọt mà tuyến nước bọt sản xuất trong một khoảng thời gian.

Một lượng nước bọt thấp có thể là dấu hiệu của sự suy giảm chức năng tuyến nước bọt, một trong những đặc điểm chính của hội chứng Sjogren.
Ngoài ra, bác sĩ có thể kiểm tra trực tiếp miệng của bệnh nhân để tìm các dấu hiệu khô miệng, chẳng hạn như vết loét, viêm nướu, hoặc răng bị tổn thương do thiếu nước bọt bảo vệ.
Xét nghiệm máu đóng vai trò quan trọng trong việc xác định sự hiện diện của các kháng thể tự miễn đặc hiệu, vốn là dấu hiệu của hội chứng Sjogren. Các kháng thể chống lại SSA (Ro) và SSB (La) thường được tìm thấy ở những người mắc hội chứng này.
Đây là các kháng thể tự miễn chống lại các protein có trong nhân tế bào, và sự hiện diện của chúng là dấu hiệu cho thấy hệ miễn dịch đang tấn công các tế bào của cơ thể. Ngoài việc tìm kiếm các kháng thể này, bác sĩ cũng sẽ kiểm tra các chỉ số viêm trong máu, như tốc độ lắng máu (ESR) và mức protein C-reactive (CRP).
Cả hai chỉ số này đều tăng cao khi có sự viêm nhiễm hoặc phản ứng miễn dịch trong cơ thể, giúp bác sĩ đánh giá mức độ viêm liên quan đến hội chứng Sjogren. Xét nghiệm máu cũng có thể được sử dụng để kiểm tra chức năng của các cơ quan khác, chẳng hạn như gan và thận, để xác định xem hội chứng Sjogren đã ảnh hưởng đến các cơ quan này hay chưa.
Sinh thiết tuyến nước bọt là một phương pháp chẩn đoán được sử dụng để xác nhận hội chứng Sjogren. Thủ thuật này liên quan đến việc lấy một mẫu nhỏ từ tuyến nước bọt dưới môi (labial salivary gland) để phân tích dưới kính hiển vi.
Mẫu mô này sẽ được kiểm tra sự hiện diện của các tế bào lympho, một loại tế bào miễn dịch có vai trò trong phản ứng tự miễn. Nếu có sự thâm nhiễm của các tế bào lympho vào tuyến nước bọt, điều này là một dấu hiệu rõ ràng của hội chứng Sjogren.
Sinh thiết tuyến nước bọt là một thủ thuật khá đơn giản nhưng mang lại thông tin quan trọng giúp bác sĩ xác nhận chẩn đoán và đánh giá mức độ tổn thương của tuyến nước bọt.
Xét nghiệm hình ảnh như siêu âm, MRI (chụp cộng hưởng từ) hoặc sialography (chụp X-quang tuyến nước bọt với chất cản quang) có thể được sử dụng để đánh giá tình trạng của các tuyến ngoại tiết, bao gồm tuyến nước bọt và tuyến lệ.
Những phương pháp này giúp phát hiện sự viêm, sưng hoặc tổn thương tuyến, cung cấp cái nhìn trực quan về mức độ ảnh hưởng của hội chứng Sjogren. Siêu âm tuyến nước bọt, đặc biệt, là một phương pháp không xâm lấn và hiệu quả trong việc phát hiện các bất thường về cấu trúc của tuyến nước bọt.
Hình ảnh siêu âm có thể cho thấy sự gia tăng kích thước của tuyến do viêm hoặc sự giảm thể tích của tuyến do teo. Bên cạnh thử nghiệm Schirmer, bác sĩ có thể sử dụng kỹ thuật nhuộm fluorescein hoặc lissamine green để kiểm tra sự tổn thương của giác mạc do tình trạng khô mắt.
Fluorescein là một chất nhuộm giúp hiển thị các tổn thương trên bề mặt giác mạc dưới ánh sáng xanh, trong khi lissamine green nhuộm các tế bào bị tổn thương hoặc chết, giúp phát hiện các vùng khô trên mắt.
Những phương pháp này giúp xác định mức độ tổn thương của mắt và mức độ nghiêm trọng của tình trạng khô mắt, một trong những triệu chứng chính của hội chứng Sjogren. Hội chứng Sjogren không chỉ ảnh hưởng đến tuyến nước bọt và tuyến lệ mà còn có thể tác động đến nhiều cơ quan khác trong cơ thể.
Do đó, bác sĩ có thể tiến hành thêm các xét nghiệm để kiểm tra chức năng của các cơ quan như gan, thận, phổi và hệ thống tiêu hóa. Ví dụ, xét nghiệm chức năng gan và thận có thể phát hiện các dấu hiệu tổn thương do hội chứng Sjogren, trong khi xét nghiệm chức năng phổi có thể giúp phát hiện xơ phổi, một biến chứng nghiêm trọng của bệnh.
Ngoài ra, các xét nghiệm chức năng hệ thần kinh cũng có thể được thực hiện nếu bệnh nhân có các triệu chứng liên quan đến hệ thần kinh, chẳng hạn như tê, ngứa râm ran, hoặc yếu cơ.
Cuối cùng, để đánh giá toàn diện mức độ ảnh hưởng của hội chứng Sjogren đối với cuộc sống của bệnh nhân, các thang đo chất lượng cuộc sống có thể được sử dụng. Những công cụ này giúp đo lường mức độ tác động của các triệu chứng như khô mắt, khô miệng, đau khớp và mệt mỏi đến các hoạt động hàng ngày của bệnh nhân.
Kết quả từ các thang đo này có thể cung cấp thêm thông tin quan trọng cho bác sĩ trong việc điều chỉnh kế hoạch điều trị và hỗ trợ bệnh nhân quản lý bệnh một cách hiệu quả hơn.
Phương pháp điều trị hội chứng Sjogren
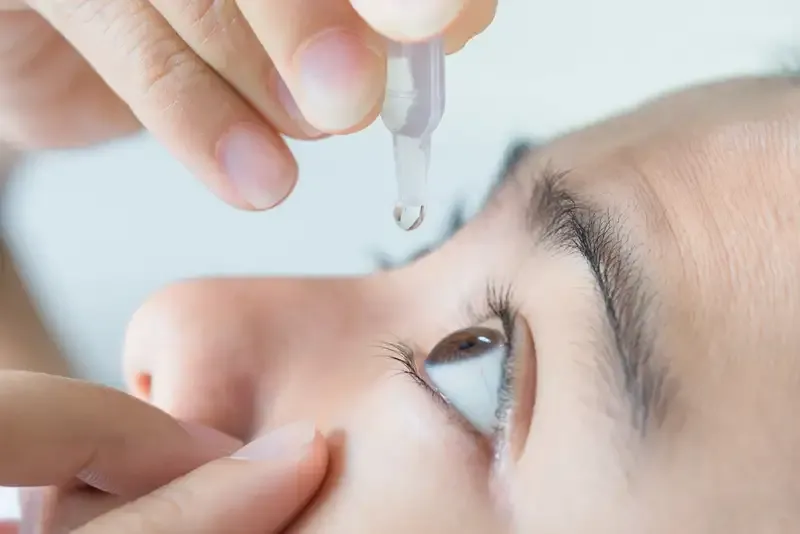
Nước mắt nhân tạo là một giải pháp hiệu quả để giảm triệu chứng khô mắt. Có nhiều loại nước mắt nhân tạo trên thị trường, từ dạng nước đến dạng gel, với thời gian tác dụng kéo dài khác nhau. Bệnh nhân có thể sử dụng thường xuyên trong ngày để duy trì độ ẩm cho mắt.
Cyclosporine (Restasis) và lifitegrast (Xiidra) là những loại thuốc nhỏ mắt được sử dụng để giảm viêm và tăng sản xuất nước mắt. Những loại thuốc này giúp cải thiện chức năng của tuyến lệ và giảm khô mắt ở bệnh nhân Sjogren.

Kính bảo vệ đặc biệt, còn gọi là "kính chắn gió", có thể giúp giảm khô mắt bằng cách ngăn cản sự bay hơi của nước mắt. Đây là một biện pháp hỗ trợ hữu ích cho những người bị khô mắt nặng.
Trong trường hợp khô mắt nghiêm trọng, bác sĩ có thể đề nghị cắm lỗ dẫn lệ bằng các nút silicon nhỏ để ngăn nước mắt thoát ra khỏi mắt quá nhanh, từ đó giữ nước mắt lâu hơn trên bề mặt mắt.
Bệnh nhân có thể sử dụng kẹo không đường, nhai kẹo cao su hoặc sử dụng các sản phẩm kích thích tiết nước bọt để tăng cường sản xuất nước bọt tự nhiên. Pilocarpine (Salagen) và cevimeline (Evoxac) là hai loại thuốc thường được kê đơn để kích thích tuyến nước bọt.
Chất thay thế nước bọt dạng gel hoặc xịt có thể được sử dụng để bôi trơn miệng và giảm khô. Những sản phẩm này giúp tạo độ ẩm tạm thời cho miệng, cải thiện sự thoải mái khi ăn uống và nói chuyện.
Việc chăm sóc răng miệng kỹ lưỡng là cực kỳ quan trọng đối với bệnh nhân mắc hội chứng Sjogren. Bệnh nhân nên chải răng và dùng chỉ nha khoa đều đặn, sử dụng kem đánh răng chứa fluoride và khám nha khoa thường xuyên để phát hiện và điều trị kịp thời các vấn đề về răng miệng.
Duy trì độ ẩm cho miệng bằng cách uống nước thường xuyên là một biện pháp đơn giản nhưng hiệu quả để giảm khô miệng.
Đối với những bệnh nhân có triệu chứng viêm khớp dạng thấp kèm theo, bác sĩ có thể kê đơn thuốc chống viêm không steroid (NSAIDs) hoặc corticosteroid để giảm viêm và đau. Các loại thuốc chống thấp khớp thay đổi bệnh (DMARDs) như methotrexate cũng có thể được sử dụng để kiểm soát triệu chứng.
Nếu hội chứng Sjogren ảnh hưởng đến phổi hoặc thận, bệnh nhân có thể cần điều trị chuyên biệt như dùng thuốc ức chế miễn dịch mạnh hơn, chẳng hạn như rituximab hoặc cyclophosphamide, để kiểm soát viêm và ngăn ngừa tổn thương thêm cho các cơ quan này.
Bệnh nhân có thể gặp các vấn đề về tiêu hóa như trào ngược dạ dày thực quản (GERD) hoặc hội chứng ruột kích thích (IBS). Bác sĩ có thể kê đơn thuốc và hướng dẫn thay đổi chế độ ăn uống để kiểm soát các triệu chứng này.
Với những trường hợp hội chứng Sjogren nghiêm trọng, đặc biệt khi bệnh ảnh hưởng đến các cơ quan nội tạng, việc sử dụng thuốc ức chế miễn dịch là cần thiết. Các loại thuốc như hydroxychloroquine (Plaquenil) và methotrexate có thể được sử dụng để giảm hoạt động của hệ miễn dịch, từ đó giảm viêm và ngăn ngừa tổn thương các cơ quan.
Trong những trường hợp nặng hơn, các loại thuốc sinh học như rituximab (Rituxan) có thể được sử dụng. Rituximab là một kháng thể đơn dòng nhắm vào các tế bào B của hệ miễn dịch, giúp giảm tình trạng viêm và tổn thương mô.
Hội chứng Sjogren có thể gây căng thẳng và lo âu cho bệnh nhân. Liệu pháp tâm lý như tư vấn hoặc tham gia nhóm hỗ trợ có thể giúp bệnh nhân quản lý căng thẳng và cải thiện tình trạng tinh thần.

Một số bệnh nhân đã tìm thấy lợi ích từ châm cứu trong việc giảm đau và cải thiện lưu thông máu, mặc dù cần thêm nghiên cứu để xác nhận hiệu quả của phương pháp này đối với hội chứng Sjogren.
Một chế độ ăn uống cân bằng, giàu chất chống oxy hóa và các axit béo omega-3 có thể hỗ trợ giảm viêm trong cơ thể. Việc tránh các thực phẩm gây kích thích, như thức ăn chứa nhiều đường và chất béo bão hòa, cũng có thể giúp giảm các triệu chứng của bệnh.
Bởi vì hội chứng Sjogren là một bệnh lý mãn tính, việc chăm sóc dài hạn và tái khám định kỳ là cần thiết để theo dõi tình trạng bệnh và điều chỉnh điều trị khi cần thiết. Bệnh nhân nên có kế hoạch khám bác sĩ thường xuyên, bao gồm khám mắt, nha khoa và các cơ quan nội tạng bị ảnh hưởng khác. Việc theo dõi định kỳ này giúp phát hiện sớm các biến chứng và điều trị kịp thời.
Cách phòng ngừa hội chứng Sjogren
Một chế độ ăn giàu chất chống oxy hóa, các axit béo omega-3 và chất xơ có thể giúp giảm viêm trong cơ thể. Nên tăng cường các thực phẩm như cá béo (cá hồi, cá thu), các loại hạt, rau xanh, trái cây, và các loại ngũ cốc nguyên hạt. Tránh thực phẩm chế biến sẵn, chứa nhiều đường và chất béo bão hòa, vì chúng có thể góp phần gây viêm.
Tập thể dục thường xuyên không chỉ giúp duy trì cân nặng hợp lý mà còn giúp tăng cường hệ miễn dịch. Các hoạt động như đi bộ, yoga, và bơi lội có thể cải thiện tuần hoàn máu, giảm viêm, và giúp cơ thể duy trì trạng thái khỏe mạnh.

Căng thẳng kéo dài có thể gây ra hoặc làm nặng thêm các triệu chứng của bệnh tự miễn. Thực hành các kỹ thuật giảm căng thẳng như thiền, yoga, hoặc hít thở sâu có thể giúp ổn định hệ miễn dịch và giảm nguy cơ mắc bệnh.
Chải răng ít nhất hai lần mỗi ngày và dùng chỉ nha khoa hàng ngày giúp loại bỏ mảng bám và ngăn ngừa sâu răng. Sử dụng kem đánh răng chứa fluoride có thể giúp bảo vệ men răng.
Thường xuyên khám răng giúp phát hiện sớm các vấn đề răng miệng và điều trị kịp thời, giảm nguy cơ biến chứng do khô miệng. Sử dụng nước súc miệng không chứa cồn và các sản phẩm thay thế nước bọt có thể giúp giữ ẩm cho miệng và giảm cảm giác khó chịu do khô miệng.
Đối với những người có nguy cơ cao hoặc đã mắc hội chứng Sjogren, việc bảo vệ mắt và da khỏi tác động của môi trường có thể giúp giảm triệu chứng và ngăn ngừa các biến chứng.

Đeo kính râm khi ra ngoài để bảo vệ mắt khỏi gió và ánh nắng mặt trời. Sử dụng nước mắt nhân tạo thường xuyên để giữ ẩm cho mắt và ngăn ngừa tổn thương giác mạc. Sử dụng kem dưỡng ẩm không mùi sau khi tắm để giữ ẩm cho da và ngăn ngừa khô, nứt nẻ. Tránh sử dụng các sản phẩm có chứa hóa chất mạnh hoặc có thể gây kích ứng da.
Mặc dù nguyên nhân chính xác gây ra hội chứng Sjogren chưa được xác định, nhưng một số yếu tố môi trường và lối sống có thể đóng vai trò trong việc kích hoạt bệnh hoặc làm nặng thêm triệu chứng.
Hạn chế tiếp xúc với các hóa chất mạnh, khói bụi, và các chất gây ô nhiễm môi trường, vì chúng có thể gây tổn thương cho hệ miễn dịch và tăng nguy cơ phát triển bệnh tự miễn.
Một số loại thuốc có thể gây khô miệng hoặc khô mắt, làm nặng thêm triệu chứng của hội chứng Sjogren. Nếu cần thiết, hãy trao đổi với bác sĩ để tìm các loại thuốc thay thế không gây tác dụng phụ này.
Một số nghiên cứu đã chỉ ra mối liên hệ giữa nhiễm trùng virus và sự phát triển của các bệnh tự miễn. Để giảm nguy cơ này, hãy tiêm phòng đầy đủ và thực hiện các biện pháp phòng ngừa nhiễm trùng như rửa tay thường xuyên và tránh tiếp xúc với người bệnh.
Đối với những người có nguy cơ cao hoặc những người đã mắc các bệnh tự miễn khác, việc theo dõi sức khỏe định kỳ là rất quan trọng để phát hiện sớm các dấu hiệu của hội chứng Sjogren.
Khám sức khỏe định kỳ giúp phát hiện sớm bất kỳ thay đổi nào trong cơ thể và cho phép bác sĩ can thiệp kịp thời nếu có dấu hiệu của hội chứng Sjogren. Nếu bạn bắt đầu có các triệu chứng khô miệng, khô mắt hoặc mệt mỏi bất thường, hãy tham khảo ý kiến bác sĩ để được đánh giá và xét nghiệm nếu cần thiết.
Đọc các tài liệu và nghiên cứu về hội chứng Sjogren để hiểu rõ hơn về bệnh và các yếu tố nguy cơ. Tham gia các hội nhóm hỗ trợ trực tuyến hoặc ngoại tuyến để chia sẻ kinh nghiệm và học hỏi từ những người cùng cảnh ngộ.
Nếu bạn hoặc người thân có nguy cơ cao mắc hội chứng Sjogren, hãy giáo dục gia đình về bệnh và các biện pháp phòng ngừa để mọi người có thể hỗ trợ và chăm sóc lẫn nhau một cách tốt nhất.
Nếu bạn hoặc người thân đang gặp phải các triệu chứng của hội chứng Sjogren, hãy tìm kiếm sự tư vấn từ các chuyên gia y tế để có hướng điều trị tốt nhất. Việc hiểu rõ về hội chứng này không chỉ giúp bạn chủ động trong chăm sóc sức khỏe mà còn ngăn ngừa các biến chứng nguy hiểm có thể xảy ra.